كتب المقالة: يحيى الشقيرات
دقق المقالة: محمد عاصم الحياري
مقدمة
يعرَّف فقدان الحمل المبكر والذي كان يعرَف سابقًا بالإجهاض العفوي (spontaneous abortion) على أنه اندفاع أو استخراج الجنين الذي يزن 500 غم أو أقل من رحم الأم، يصل الجنين إلى هذا الوزن بحلول ما يقارب الأسبوع الثاني والعشرين من الحمل ويسمى عند خروجه من الرحم بالجَهيْض.[1] يعد فقدان الحمل المبكر أمرًا شائعًا، وحسب تقدير الكلية الأمريكية لأطباء التوليد وأمراض النساء (ACOG) فإن نسبة فقدان الحمل المبكر تصل إلى 10% من حالات الحمل المشخصة سريريًا، ويحدث ما نسبته 80% من حالات فقدان الحمل المبكر في المرحلة الأولى من الحمل (first trimester) قبل الأسبوع الثالث عشر.[2]
الأسباب وعوامل الخطورة
الأسباب وراء فقدان الحمل المبكر قد تكون معقدةً ومبهمة، وتشمل الأسباب التالية [1]:
- أسباب جينية، كاختلال الكروموسومات.
- أسباب خلقية أو هيكلة سواء في رحم الأم أو في جسم الطفل.
- أسباب مناعية.
- أسباب بيئية.
- أسباب متعلقة بالغدد الصماء.
- الالتهابات.
- الجلطات الدموية.
- عمر الأم، بحيث يعد من أهم عوامل الخطورة المتعلقة بالأم؛ حيث تكون نسبة فقدان الحمل المبكر 9–17% في النساء من عمر 20-30 سنة وتصل حتى 80% في النساء على عمر 45 سنة.[2]
الأعراض المصاحبة
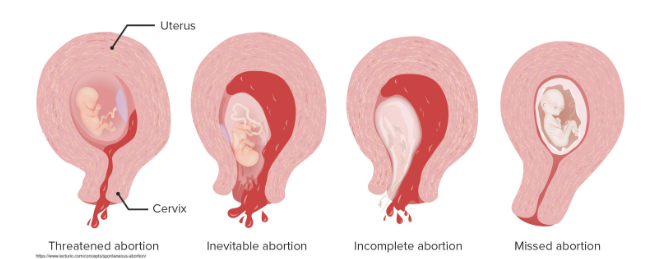
تختلف الأعراض المصاحبة لفقدان الحمل المبكر باختلاف نوعه.[3]
- يكون النوع الفائت (missed miscarriage) خاليًا من الأعراض.
- أما النوع المهدد (threatened) والمحتم (inevitable) والغير مكتمل (incomplete) والمكتمل (complete) فقد يتمثل كل منها بتشنجات في منطقة البطن والحوض ونزيف مهبلي
- ويظهر النوع الإنتاني (septic) بأعراض تتضمن الحمى وإفرازات قيحية مهبلية وتسارع ضربات القلب وانخفاض ضغط الدم.
من المهم تحديد كمية الدم المفقود في النزيف المهبلي حيث أن النزيف إذا تجاوز الكمّ المعتاد أثناء الدورة الشهرية فإن هذا يدل على حدوث فقدان مبكر للحمل، ويمكن أن تظهر أعراض وعلامات نقص حجم الدم في حال وجود النزيف المهبلي.[3]
التشخيص
من أهم الأمور التي يجب تحديدها عند امرأة حامل تشكو من أعراض فقدان الحمل أن يتم التأكد فيما إذا كان هذا فقدانًا فعليًا من كونه حملاً منتبذًا (ectopic) أو حملاً عنقوديًا (molar) أو حملاً طبيعيًا بمضاعفات اعتيادية.[4]
توصي الكلية الأمريكية لأطباء التوليد وأمراض النساء (ACOG) باستخدام الموجات فوق الصوتية (ultrasound) والفحص المتسلسل للهرمون المشيمي الموجه للغدد التناسلية (β-hCG) للكشف عن وجود فقدان الحمل المبكر.[2]
تعد الموجات فوق الصوتية المعيارَ المثالي لفحص المحتويات داخل الرحم والقابلية للاستمرار في الحمل من عدمها، ويكون هذا مصحوبًا بفحص الهرمون المشيمي الموجه للغدد التناسلية (β-hCG)؛ حيث أن مستوياته يجب أن تتضاعف كل 48 ساعة بالفحوصات المتتابعة وتشير العديد من الدراسات إلى أن مستويات الهرمون المشيمي الموجه للغدد التناسلية (β-hCG) تتناسب مع مراحل التطور الجنيني التي تظهر عبر الموجات فوق الصوتية.[4]
يجب أيضًا تقييم النشاط القلبي للجنين عند وصول الطول التاجي-المقعدي (crown-rump length) إلى 5 ملم أو أكثر؛ حيث أن وصول الطول التاجي المقعدي للجنين إلى 5 ملم دون اكتشاف نشاط قلبي يدل على فقدان مبكر للحمل.[2]
العلاج
1- العلاج الترقبي
لقلة الدراسات المتعلقة بإجراء العلاج الترقبي في المرحلة الثانية من الحمل (second trimester) فإن هذا النوع من العلاج يقتصر على المرحلة الأولى من الحمل، ومع انتظار الوقت المناسب فإن العلاج الترقبي ناجحٌ في ما يقارب 80% من الحالات.[5]
2- العلاج الطبي
يمكن أخذ العلاج الدوائي لفقدان الحمل المبكر بعين الاعتبار في الحالات التي تخلو من العدوى والنزيف وفقر الدم الشديد والاضطرابات النزفية في حال الرغبة بتقصير وقت اكتمال خروج الجنين وعدم الرغبة بإجراء العلاج الجراحي.[2] عند مقارنة العلاج الطبي بالعلاج الترقبي فإن نتائجه أفضل من هذه الناحية ويتم متابعة الحالات باستخدام الموجات فوق الصوتية، وفي حال عدم توفرها يتم استخدام فحص الهرمون المشيمي الموجه للغدد التناسلية (β-hCG) إلى أن حدث إجهاض مكتمل للجنين.[2]
3- العلاج الجراحي
الإخلاء الجراحي للرحم يعد الإجراء التقليدي المتبع منذ زمن طويل لحالات فقدان الحمل المبكر وحالات الأنسجة المحتجزة في الرحم. ويُعمَد في الحالات المصحوبة بالنزيف والاختلال الدموي وعلامات الإصابة بالعدوى إلى معالجتها جراحيًا، إصافةً إلى وجود اعتلالات طبية مصاحبة مثل فقر الدم وأمراض نزف الدم وأمراض الجهاز القلبي الوعائي. العديد من النساء تفضل الإجراء الجراحي والطبي الدوائي عوضا عن الترقبي لتقليل الوقت المنتظر حتى انتهاء العملية وتقليل المراجعات الطبية فيما بعد.[2]
المراجع
- Dutta DC, Konar H. Hemorrhage in Early Pregnancy. In: DC Dutta’s textbook of Obstetrics: Including Perinatology and contraception. 9th ed. New Delhi: Jaypee Brothers Medical Publishers; 2019. p. 151–189.
- Early pregnancy loss [Internet]. ACOG. Available from:https://www.acog.org/clinical/clinical-guidance/practice-bulletin/articles/2018/11/early-pregnancy-loss
- Spontaneous abortion – statpearls – NCBI bookshelf [Internet]. Available from: https://www.ncbi.nlm.nih.gov/books/NBK560521/
- Miscarriage – StatPearls – NCBI Bookshelf [Internet]. Available from: https://www.ncbi.nlm.nih.gov/books/NBK532992/
- Luise C. Outcome of expectant management of spontaneous first trimester miscarriage: Observational study. BMJ. 2002;324(7342):873–5.Available from: https://www.bmj.com/content/324/7342/873.short
- Neilson JP, Hickey M, Vazquez JC. Medical treatment for early fetal death (less than 24 weeks). Cochrane Database of Systematic Reviews. 2006; Available from: https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD002253.pub3/abstract
